体外衝撃波治療のご案内
体外衝撃波とは
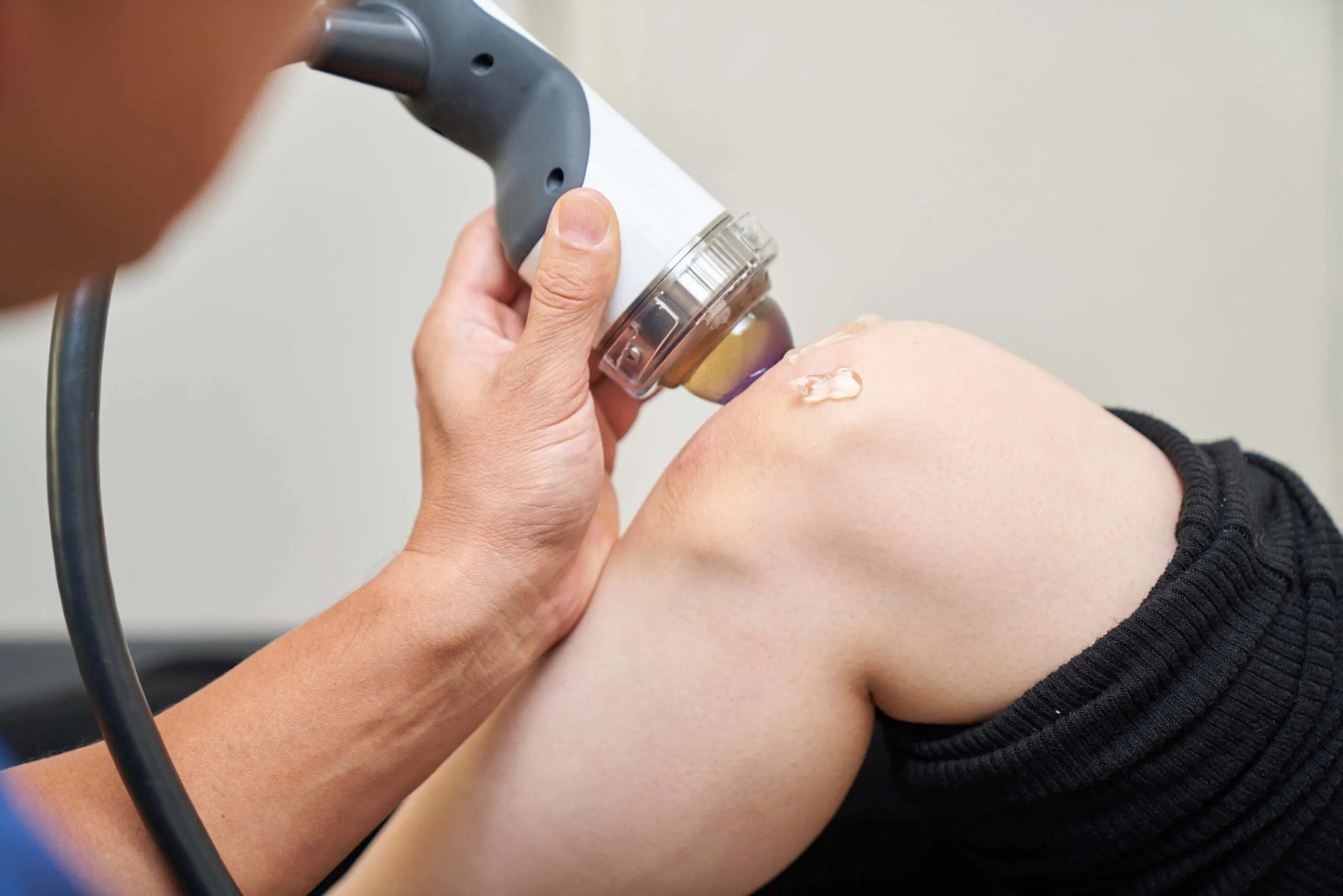 衝撃波を患部に照射する整形外科では新しい治療法です。
衝撃波を患部に照射する整形外科では新しい治療法です。
衝撃波とは、音速よりも早く伝わる圧力波のことを指します。本邦では足底腱膜炎の治療や、腎臓・尿管結石の破砕を行うために、利用されているものです。海外では腱板炎や腱付着部炎、偽関節をはじめ、難治性の潰瘍やEDの治療でも活用されています。
皮膚に衝撃波を当てるだけですので、身体に負担をかけずに、慢性的な痛みを緩和させることが可能です。
体外衝撃波装置の中には水が貯蔵されており、水の中で衝撃波を発生させて皮膚に当てていきます。
その時、水分が多く含まれている筋肉と脂肪は通過され、腱付着部・腱の変性部分、骨へ衝撃波が当たります。
腱や骨などに当たった衝撃波は屈折・反射し、エネルギーを放ちます。このように体外衝撃波治療は、患部にピンポイントでアプローチすることができる治療法なのです。
日本国内外で行われた学会や論文では、有効性が証明されてきています。
全国での導入が進められていますが、ここ大阪では、まだ数台しか導入されていません。
Nクリニックの体外衝撃波治療マニュアル(2025年版)を作成しました。
詳しくは下記よりご覧ください。
変形性膝関節症に対する
体外衝撃波治療
セミナー情報
2021年11月27日(土)日本衝撃波セミナーでパネリストとして中里院長が講演をいたしました。
体外衝撃波治療の主なメリットと効果
体外衝撃波治療には以下のようなメリットと効果が期待できます。
- 痛みを軽減(痛み刺激因子を減少)
- 炎症を軽減(抗炎症作用)
- 血流改善(現存する血流を改善・新たな血管増生)
- 成長因子を刺激
- 修復のための線維芽細胞を刺激
- 幹細胞増生を刺激
- 傷の修復能力を改善
ターゲットとなる組織
体外衝撃波治療は、主に以下の組織に有効とされています。
- 筋肉
- 靭帯
- 腱
- 軟骨
- 骨
- 石灰化組織
対象となる疾患
足底腱膜炎(難治性:6か月以上治療経過)のみ保険適応 それ以外は完全自費で行っております。
国際衝撃波学会では以下の疾患が対象とされています。
- 足底腱膜炎
- アキレス腱炎
- アキレス腱
付着部炎 - 膝蓋腱炎
- 上腕骨外側上顆炎
- 内側上顆炎
- 石灰沈着性腱板炎
- 骨折の偽関節
- 疲労骨折
- 早期の離断性
骨軟骨炎 - 早期の骨壊死
- 舟状骨骨折 …その他数多くあります。
例外的疾患にも体外衝撃波の対応が可能です
Nクリニックでは、上記の疾患以外に、ISMSTに基づいて診療を行っているため、他のクリニックでは適応できない下記疾患についても対応しております。
変形性膝関節症に伴うBone Marrow Lesion(骨髄異常病変)
- 膝関節
- 股関節
- 足関節
- 足部
- 肘関節
- 肩関節
- 手関節
- 手部
- 肩鎖関節
指の関節症
- 母指CM関節症
- へバーデン結節
- ブシャール結節
骨壊死
- 大腿骨頭壊死
- 膝関節
- 肩関節
- 月状骨(キーンベック)
- 手根骨
- 足根骨
離断性骨軟骨炎
- 肘(上腕骨小頭)
- 膝(大腿骨内・外顆)
- 足関節(距骨滑車)
骨端症
- オスグッド病
- シーバー病
- フライバーグ病
- ラルセン病
二分種子骨
- 二分膝蓋骨
- 外脛骨障害
- 有痛性三角骨
疲労骨折
- 腰椎分離症
- 骨盤(上・下前腸骨棘 恥骨 坐骨)
- 仙骨
- 尾骨
- 有鉤骨鉤
- 舟状骨骨折
- 種子骨
- 中足骨
- 肘頭
- 脛骨
半月板損傷
- TFCC損傷
関節唇損傷
- 肩
- 股関節
腱板部分損傷
- 腱鞘炎
アキレス腱部分損傷
- アキレス腱炎
骨挫傷
- 骨折の早期復帰
- 骨折偽関節
- 遅延治癒骨折
- 剥離骨折(陣旧姓)
靭帯損傷
- 肘内側靭帯
- 膝
- 足関節
- 指側副靭帯 etc
野球肘
- 上腕骨内側上顆
- 骨端核障害
- 肘頭骨端症
- 後方インピンジメント
石灰化
- 腱板
- 肘
- 手 etc
腱鞘炎
- ばね指
- ドゥケルバン etc
また、弱い照射では骨端線にほとんど影響を及ぼさないので骨端症(オスグッド、シーバー、ラルセン病)などにも有効とされています。野球肘の内側型(いわゆる剥離といわれる内側上顆骨端核障害)での難治例にも期待できます。
今まで、LIPUS(アクセラスやオステオトロン)だけではなかなか治らない方にも期待できる方法です。脊椎周辺での使用は危険とされて行っていませんでしたが、最近では安全性が認められるようになり、腰椎分離症に対しても行われるようになっています。
また、患部にあえて傷をつけることになる治療なので、その後の修復を早める意味で、骨にはLIPUSの併用、軟部組織には微弱電流との併用は非常に有効だと思われます。是非併用をお勧めします。
シーズンオフに体外衝撃波・PRP治療を
肘の靭帯や肩の腱板については、ある意味「throwing shoulder」としては消耗品と言われています。
長くプレーを続けていきたいアスリートの方は、シーズンオフに軽微な損傷であっても、PRPや体外衝撃波で再生を促す治療を行うことをおすすめします。
治療の流れ
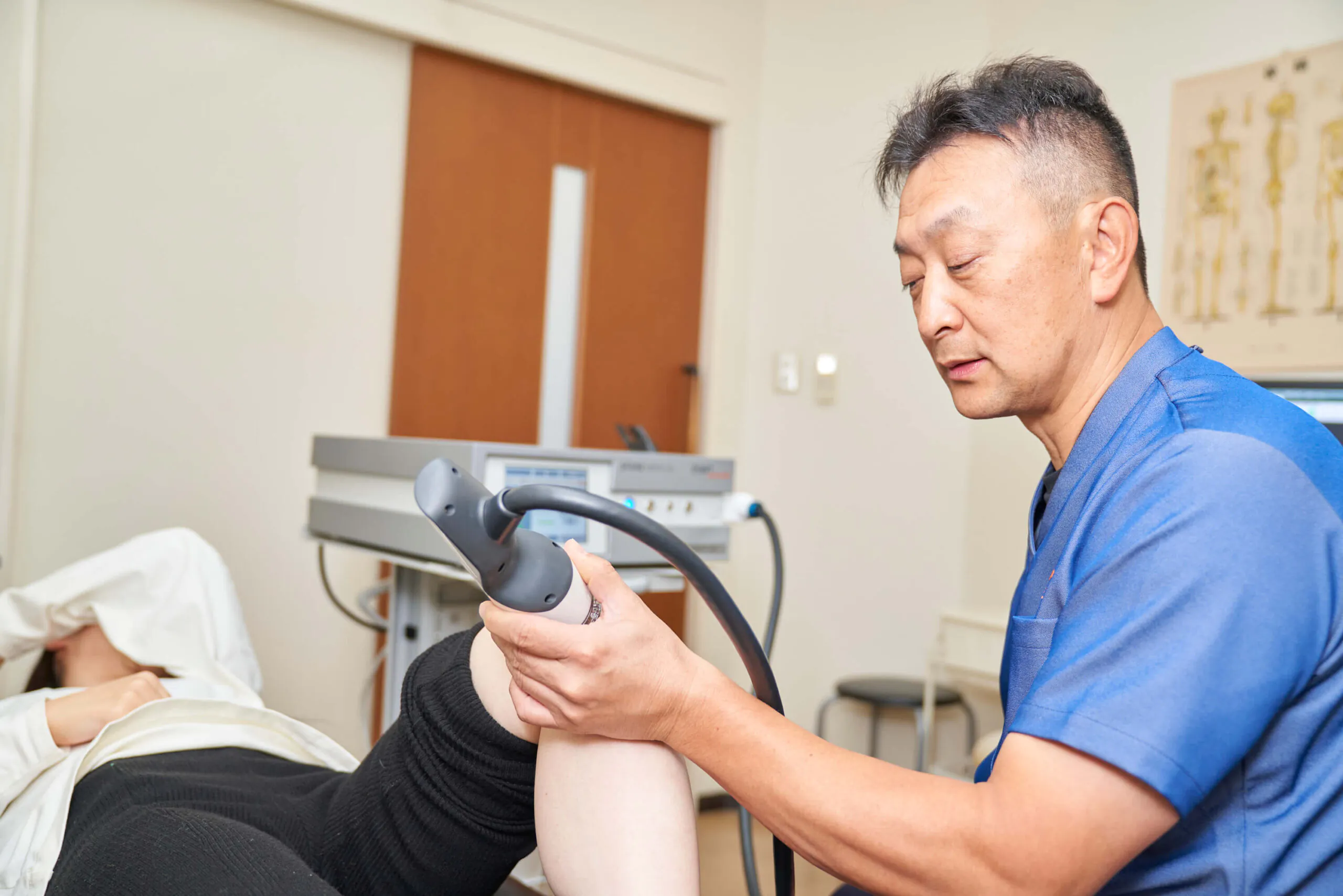 1回の治療時間は約15分です。圧痛点や超音波検査で患部を特定してから治療を行います。
1回の治療時間は約15分です。圧痛点や超音波検査で患部を特定してから治療を行います。
一定期間(2週間)をおいて、2~3回の照射を行います。それ以降も改善が期待できる場合は行います。
麻酔などは不要です。傷跡は残りません。照射にはチクチクとした痛み(逆に痛みがあるところが患部)を伴いますが我慢できる範囲です。治療後には歩行や上肢であれば動かすことが可能です。
注意
体外衝撃波による治療は、完全なる除痛や骨形成(治癒)を保証するものではありません。また患者さまにより、疾患により、患部の程度により治療効果や治癒期間が異なります。平均治癒効果は60~80%と報告されています。
費用
| 疾患 | 費用 |
|---|---|
| 難治性足底腱膜炎(1シリーズ:計5回) | 5,000点(50,000円の保険適応)3割負担で16,500円 |
| それ以外の疾患 | 一般(3,500ショット):11,000円(税込) (2,500ショット):8,250円(税込) 学生(2,500ショット):5,500円(税込) |
※当院では、体外衝撃波を予約診療料で行っております。
ご予約をキャンセルされる際の注意点
ご予約のキャンセルについて、当日100%、前日・前々日50%のキャンセル料金が発生いたします。
キャンセルのお電話は、診療時間内にご連絡いただけますよう、お願いいたします。
※診療時間外のお電話には対応できませんので、いかなる場合にもキャンセル料が発生する旨、ご了承ください。
治療予約
難治性足底筋膜炎で体外衝撃波を行う場合、保険診療時間内に予約を取ります。
それ以外の疾患についても、当院では予約診療料を採用しておりますので、保険診療時間内で行うことが可能です。
予約方法について、電話または来院された際にご予約をお取りください。
※WEB予約からはご予約いただくことはできません。
腰痛症(非特異性腰痛や脊椎のスポーツ傷害)に対する体外衝撃波治療やSIS治療
腰痛症(非特異性腰痛や脊椎のスポーツ傷害)に対する体外衝撃波治療やSIS治療
適応疾患及び照射部位
・腰椎分離症:成人期腰椎分離症の分離部分 及び成長期腰椎分離症の分離部分
・腰椎椎間関節症:椎間関節部分
・仙腸関節症:仙腸関節部分
・椎間板性腰痛(high intensity zone : HIZ):HIZ部分
・椎体終板炎(Modic 変性type 1):Modic 変性部分
・棘突起インピンジメント障害、棘間滑液包炎(Baastrup病):棘間滑液包炎部分
・棘突起インピンジメント部分
・Richard/Bertolotti症候群:仙骨部骨髄浮腫部分
・腰椎圧迫骨折:椎体圧迫骨折部分
・腰椎椎間板ヘルニア:椎間板ヘルニアに伴う椎体のModic変性部分(神経を圧迫している椎間板ヘルニアそのものへの直接照射はしません)
体外衝撃波治療は特に患部である骨の変化や関節部分に効果的です。
SIS(高電磁波誘導治療)は神経を脱分極させ筋肉を収縮させることができます。特に腰椎周囲の深い筋肉に有効です。
腰椎疾患は特に体外衝撃波とSISの組み合わせ治療により更に効果を期待することができます。
体外衝撃波の効果と
照射のポイントについて
(院⻑の印象 令和 4 年夏編)
さて今回は体外衝撃波の各疾患別についての印象をお話します。
1まず、最近ますます多く
なってきた膝 OA について
福井尚志先⽣の⾔葉を借りれば、膝 OA における痛みの発⽣機序は、⾻髄病変であるBML(⾻髄異常病変 Bone Marrow Lesion)と滑膜病変の 2つの変化が OA の痛みに関連するとのこと。
・BML は、基本的に軟⾻下⾻の損傷と、その後に⽣じた修復反応である為、それによる痛みも⾻折に類似した機序で⽣じる。
⇄ESWT が BML に効果的なのは、⾻折に類似した機序で⽣じる為、⾻折を修復させるESWT は当然効果的である、ということがわかってきました。
・滑膜病変は、関節内の軟⾻損傷や半⽉板損傷など、関節内の病変が刺激となって発⽣する。
⇄保険ではヒアルロン酸、⾃由診療ではPRPが有効と⾔われており、当院で2019年から⾏ってきたハイブリッド療法(衝撃波+PRP)は、それらのBMLと滑膜病変の両⽅に関与しているので、当然効果的であると思われます。
他院で、ヒアルロン酸をするも改善しない、或いはPRPを受けたり⾼額の脂肪幹細胞の治療をしても痛みが改善しない⼈は、当院でMRI精査してBMLを認めれば、改善する可能性は⼤いにあります。
照射のポイントは、MRIでBMLのある部位をきっちりと確かめて、屈曲位もしくは伸展位か仰臥位で、前⽅から、もしくは腹臥位で、後⽅から当てる部位をきっちり⾒極めることと、意外に内顆や外顆、脛⾻内側だけではなく顆間隆起や膝蓋⾻に照射することも重要です。痛みの反応をみて(バイオフィードバック)どこに多く照射するかがポイントです。(PRP だけで痛みが改善しない症例があるのはBMLや下記の疼痛感作を考慮して対応していないから)
しかしながら、⼀旦軟⾻下⾻や滑膜に⽣じたOAの痛みは、末梢性、中枢性の疼痛感作が⽣じることによって、増加・遷延化することがあります。⼈⼯関節であっても、その他の適切な治療でいくら病変が改善されても、感作を含めた疼痛の複雑化の機序を解決しなければ、痛みが治まることがないということがわかってきました。
当然ESWTやPRPだけで痛みが治らない症例はあります。
今後の課題として、副作⽤のない疼痛感作に対応する治療法を考慮していかねばならない、と思っています。
2変形性股関節症及び
⼤腿⾻頭壊死症における
BMLと関係する痛み
壊死の改善は困難であるが、股関節OAにできるBMLや壊死の周囲のBMLに対しては、ESWTにより疼痛改善効果が期待できます。それだけでも⼗分痛みが改善されることが多いです。照射のポイントは、エコーで関節⾯を確認して、どこにBMLが存在するかが重要です。
3腰椎分離症において
分離初期や進⾏期に於いても、疼痛改善効果だけでなく、⼀定の⾻癒合効果が得られています。
残念ながら終末期には⾻癒合は期待できませんが、分離部分の痛みの改善は期待できます。照射のポイントは、腹臥位の体位と分離症が発⽣している腰椎の⾼位を、しっかり確認することです。
4離断性⾻軟⾻炎(OCD)において
肘(上腕⾻⼩頭)や膝や⾜関節のOCDの初期から分離前期、分離後期までは、充分⾻癒合が期待できます。また遊離期で⾻癒合が得られなくても、⺟庄部分の病巣の修復が期待できるので、のちに⼿術となっても病巣縮⼩によリ遊離体を取り除くだけ、といった⼿術内容の縮⼩が期待できます。照射のポイントはMRIやCTやエコーで、しっかり病巣を確認したうえで照射することです。
5腱板損傷や肩関節周囲炎において
腱板損傷に拘縮肩が加わっている病態では、腱板に照射するだけでなく、拘縮の原因である⼩円筋付近の後⽅の癒着や、⼩胸筋付近の前⽅の癒着に照射することで、可動域の改善効果が期待できます。なかなかヒアルロン酸やリハビリだけで改善しない⼈は、ESWTをやってみる価値があります。少なくとも、睡眠障害になっている夜間痛は改善することが多いです。照射のポイントは、腱板損傷の痛みがメインなのか、拘縮の癒着がメインなのかを⾒極めることです。
6⾜底筋膜炎
難治性(診断を受けてから6ヶ⽉以上経過)であるものは、保険適応でありますが、発症から時間が経っているので、改善はしますが時間がかかります。例え保険が効かなくても発症してから早い⽬に対応する⽅が当然効果も⾼いです。照射のポイントは、⾻棘が存在する踵⾻の⾜底筋付着部だけではなく、腱に沿って遠位にも痛みの部分が存在する、ということも頭に⼊れておくことです。
7疲労⾻折
あらゆる疲労⾻折において、今やアスリートにはなくてはならない存在になりつつあります。
アクセラスやセーフス、オステオトロンといった⾻折⽤の超⾳波治療器と⼀緒に治療して下さい。照射のポイントは、疲労⾻折はどの⽅向から起こっているのか?を考えて、その部分からの照射を中⼼に3次元的に考慮して、あらゆる⽅向から疲労⾻折部分に照射することです。
8膝や股関節以外の関節症
⺟指のCM関節症や、へバーデン結節、ブシャール結節、⾜部や⾜関節、肘関節、⼿根⾻や⼿
関節、肩鎖関節による痛みにも効果的です。
9⼆分膝蓋⾻、外脛⾻障害、
⼆分種⼦⾻、
有痛性三⾓⾻による
痛みにも有効
照射のポイントは、圧痛点と画像所⾒による痛みが出る部位を、⼀致させることが重要です。
10TFCC 損傷や半⽉板損傷、
肩関節や股関節の関節唇損傷
アスリートの肩の痛み、膝の痛み、⼿⾸の痛みが関節唇やTFCCや半⽉板の損傷が原因、かつ、⼿術するほどではないが、パフォーマンスに影響する痛みがある場合には、衝撃波が有効である時があります。照射のポイントは1,000発ほど当てた後で、そこで痛みの改善が認められるか途中で負荷をかけてみることが重要です。軽減していたら、その照射していた部位が良い照射部位です。軽減していなければ、ほかの部位を探して照射することが重要です。
以上、現在Nクリニックが取り組んでいる症例「衝撃波に治療効果の印象と照射のポイント」でした。
変形性膝関節症(膝OA)に
対するMRI精査
及び体外衝撃波(ESWT)の
治療の有効性
(文献的考察)令和2年9月16日 院長 中里伸也
当院では、2年前に収束型の体外衝撃波(ESWT)を導入して以来「あらゆる疾患の痛みの改善」「骨癒合の促進」「組織修復の促進」への治療の一つとして、体外衝撃波を行ってきました。当初は、国際衝撃波学会で認められている疾患を中心にESWTを行ってきましたが、最近ではそれ以外の類似疾患に対しても行っています。変形性膝関節症に対するESWTもその一つです。ただやみくもに、それらの類似疾患に行ってきたわけではなく、根拠があったので進めてきたのです。
当院では、開院以来ずっと「変形性膝関節症の症例」に対して「明らかな手術適応で手術に至った症例」を除いて、ヒアルロン酸の関節内注射やリハビリテーションで対応してきましたが「レントゲン所見では手術をするほどではないのに疼痛がなかなか改善しない症例」を多く経験してきました。また「他院で同様の治療をしても症状が改善しなかった症例」或いは、手術をするほどではないのに疼痛が改善しない、という理由によって「他院で人工関節や骨切りなどの手術を告げられた症例」も多くあります。中には「ヒアルロン酸の注射で症状が落ち着いていたのに、あるとき急に痛みが出てきたという症例」もあります。
一方「レントゲン所見でかなりの変形(末期の変形性膝関節症)があるので、手術の絶対適応であるが、いろんな理由(高齢のため、内科的な合併症のため、家族の介護やペットの世話などで入院して家を離れられないため、近しい人の手術がうまくいかなかったため、など)で、どうしても手術を受けることができない症例」が多数いらっしゃることも事実です。それらの症例に対しては、最近ではMRI精査をするようにしています。
MRIの第一の目的は「病態の把握」ですが、第二の目的は「ESWTをすることになったら、その照射部位を特定する」ためです。最近特に「変形性膝関節症に対するMRI精査が疾患の病態把握に非常に有用である」といわれています。
膝のOAのMRIの評価は、whole-organ MRI score(WORMS)法が有効であり、
- 軟骨病変
- 骨髄異常陰影
(bone marrow lesion :BML) - 軟骨下骨陥凹
(subchondral bone attrition: SBA) - 骨髄腫
- 骨棘
- 半月板病変
- 靱帯
- 滑膜炎
これらを「8つの病変」としてとらえ、各病変の重症度を3~6段階で評価することで、膝OAの病態の半定量化を可能にしています。その中でも②のBML(骨髄病変)は、膝OAの初期から観察され、疼痛や病態進行との関連が示唆されている病変であるといわれており、私が着目した病変です。すでに、国際衝撃波学会で認められている疾患の中に「早期の骨壊死」というものがあります。骨壊死の症例をMRI精査してみると、骨壊死の周辺に多くの骨髄浮腫様の所見があることには気づいていましたが、当初はその正体が何であるかはわかりませんでした。ある時、「変形性膝関節症の痛みがなかなか治らない方」「腫脹がなかなか治まらない症例」のMRI画像の中には、この骨髄浮腫様の所見が高率であることに気づきました。のちにこれがBMLであることを知ったのは、赤木教授の論文を読んでからのことです。膝OAのMRI上のそれらのBMLの所見が「骨壊死を有した症例」の骨壊死周囲の骨髄浮腫様の所見に非常に似ていたので「早期の骨壊死にESWTが有効なら、ひょっとするとこの膝OAのBMLにもESWTが効果的であるのではないか?」と思い何人かの患者様にチャレンジングを行いました。そうすると、すべての人にではないですが、かなりの高率で患者様の膝の痛みの軽快と共に、ESWT開始3か月後には、MRI画像上のBMLが施術前に比べて明らかに縮小することを多く経験することができました。それが当院で膝のOAの患者様に衝撃波を始めたきっかけです。
それから実に多くの「膝のOAで痛みが続き、しかもMRI所見でBMLを有する」患者様にESWTを行ってきました。非常に効果があることを実感されていた患者様がほとんどです。ただ、そのように多くの患者様には非常に喜ばれている一方、効果が実感できない方もいれば「自費診療であるから」と言って、受けたくても受けられない患者様がいることも確かです。また、「どういった患者様には効果的で、どういった患者様には効果がないのか?その治療のタイミングはどうすればよいのか?その病態や作用機序はどうなっているのか?」など、まだまだ分からないことが多いのは確かです。そこで、最近BMLの存在を教えていただいた変形性膝関節症の大家である、近畿大学整形外科学教授の赤木將男先生にお会いする機会をいただき「BMLに対するESWTの効果」について相談させていただくと「まだそれらの効果についてはわからないことが多く、現状日本ではあまり知られていないが、可能性は十分あり得る」とのことでした。そして、今後は赤木先生と同大学講師である橋本和彦先生と共に、これらの体外衝撃波の膝関節症に対しての効果を実証するために、共同研究を進めていくことになりました。「体外衝撃波はBMLに対して果たして有効なのか?どういった機序でどういった症例に有効なのか?そのタイミングはどうであるのか?」をテーマに研究を進めてまいります。
ある時、橋本先生から海外の文献を一件紹介されました。「BMLは膝の痛みと関係しており、ESWTにより早くBMLの縮小と痛みの改善が認められた」という文献でした。それは2015年に発表されたものです。Fuqiang Gaoらによると「ESWTは膝の痛みの改善や痛みと関与するMRIでのBMLの縮小を非常に早く改善させ、機能的にも改善させる」と結論しています。そして「効果的で信頼ができ非侵襲的な技術で膝のOAを急速に改善させる治療法だ」とも言っています。つまり「ESWTは膝のOAの痛みの原因の一つであるBMLを速く改善させる機器である」ということを、海外の論文の中で見つけることができ、その時「この治療はきっと将来広まっていくべきで、多くの膝の痛みで困る患者様を救う治療になりえる」という予想が確信に変わりました。
ところが、前述したようにまだ日本ではそれらの研究や発表は皆無です。今後いろんな施設で注目される研究だと思われます。そして、本当に良い治療であれば必ずや多くの治療家に広まり、いずれ保険診療として認められるとも思っています。
先日、赤木教授や橋本講師との話の中で、変形性膝関節症の病態に骨粗鬆症が関与していることも教えていただきました。特に「骨粗鬆症がある人が無理に動きすぎて微細な骨折がおこりBMLが発生するのでは?」とのお話も受けました。実際、膝の痛みであるにも関わらず、骨粗鬆症の治療薬が奏功してくることを実証している文献も多数あります。また、福岡大学の山本卓明教授によれば「大腿骨内果無腐性骨壊死は本当の骨壊死ではない」と言っており「骨の中で微細な骨折が起こっており、骨壊死というよりも『圧排骨折』だ」とも話しています。それらの論文をみると、今後は変形性膝関節症の病態のとらえ方や治療方針が大きく変わってくる可能性を感じました。
私は、より多くの「変形性膝関節症の痛みでお困りの患者様」の生活の質が改善されることを切に願っております。他院でなかなか治らない膝の痛みでお困りの方がいらっしゃれば、ぜひ当院に来て、まずはMRI精査を受けていただきたく思います。また希望する方には骨量測定もさせていただきます。そしてESWTを一度受けてみてください。お待ちしています。
体外衝撃波は上腕骨
小頭離断性骨軟骨炎の
手術治療回避に有用か?
中里伸也(医療法人Nクリニック)
島田幸造(JCHO大阪病院整形外科)
Is the Extracorporeal shock wave therapy (ESWT) useful device to avoid the surgical treatment of the osteochondritis dissecans of the Humeral Capitellum?
はじめに
2016年に取りまとめられた国際衝撃波学会(ISMST)の指針 1)によると、関節症のない早期の離断性骨軟骨炎や早期の骨壊死は集束型体外衝撃波の標準的適応とされている。離断性骨軟骨炎に対する集束型体外衝撃波の発表を最初に行ったのは我々の渉猟しえた範囲では2000年のHeidersdorf S 2) らと思われるがその内容は不明である。またR Lyonらは2014年 InvitroでESWTの軟骨への効果を検証している 3)。日本での発表は松浦哲也らが2018年と2020年に肘離断性骨軟骨炎に対する体外衝撃波治療を発表し、その中でも骨壊死や偽関節への有効性が示唆される体外衝撃波に肘離断性骨軟骨炎に対する可能性を求めたといっており、また今後有効な治療法になりうる可能性を秘めているといっている 4)。坂井周一郎らが2019年投球に伴う上腕骨小頭離断性骨軟骨炎に対する集束型体外衝撃波の治療経験ということで2例の症例報告をしている 5)。伊藤岳史や岩堀祐介らのグループも2019年、2020年に上腕骨小頭離断性骨軟骨炎に対する集束型体外衝撃波治療の効果について7例に対して発表を行っているが、画像上の改善が4例、不変が3例で、発症からESWT施行までが長いと修復が不十分である傾向があるといっている 6)。つまり罹病期間が少なければ少ないほど良いと言及している。しかしながら、それらの発表ではいずれも数例の症例報告や治療効果についての傾向を示す考察だけで、どのような症例について効果的であったということは明確にされていない。我々の施設でも2018年に集束型の体外衝撃波を導入し、様々な疾患に対して行ってきた。その中の疾患の一つが今回症例をまとめた離断性骨軟骨炎である。当院では上腕骨小頭、大腿骨外顆内顆、距骨滑車の離断性骨軟骨炎や、大腿骨頭や膝関節の骨髄浮腫病変(Bone Marrow Lesion)や早期の骨壊死に対して多くの、集束型の衝撃波治療を行ってきた。その中で若年層のアスリートに多い、上腕骨小頭の離断性骨軟骨炎に対する体外衝撃波の臨床成績について後ろ向き調査を取りまとめることができたので報告する。
目的
今回の目的は、上腕骨小頭離断性骨軟骨炎(以下、肘OCD)に対する集束型体外衝撃波(以下、ESWT)の治療成績を分析し、成績に影響する因子を調査して、ESWTが手術治療の回避の点で有用であったかを検証することである。
対象と方法
当院で2018年8月から2020年8月までESWT治療を行い追跡可能であった肘OCD20例20肘を対象とした。平均年齢は12.9才(11~16)男性17例、女性3例。スポーツ種目は野球15例、体操競技2例、ソフトボール1例、剣道1例、BMX1例であった。
ESWTはDUOLITH SD1(STORZ MEDICAL, Switzerland)を用いた。照射はCTやMRI画像を参考に、被験者を肘最大屈曲させて、超音波検査でOCD病変の位置を決め、マーキングして、病巣部分に固定式アームは使わずフリーハンドでハンドピースを把持して照射を開始する。低いレベルから徐々に出レベルを上げていき、被検者の疼痛の耐えうる範囲の出強度まで上げて行った。出レベルは上腕骨小頭の骨端線閉鎖前では最大0.20mJ/㎟まで、骨端線閉鎖後では最大0.25mJ/㎟までとした。同部位を照射していると痛み刺激が弱くなり消失してくるので、病巣部位を立体的に想定しながら被検者の痛みの程度を細かく聞きながら、できるだけ多方向から病巣全体に照射できるように努めた。原則として2週間から3週間毎に、2500shotsを4Hzで照射した。数回照射した後の画像フォロー後の照射では、疼痛出現部位だけでなく、その画像所見で修復が得られていない部位を重点的に照射するようにした。
治療の続行と中止の
判断及び競技復帰の時期
前回の画像と比べて改善が認められている間は治療の続行を推奨した。一方、前回の画像と比べてほとんど変化がなくこれ以上ESWTによる改善が期待できない症例に対しては基本的に治療を中止して手術を勧めた。ただし社会的理由ですぐに手術を受け入れることはできない場合もあるのでESWT治療を継続させるかどうかは任意とした。
CT画像で上腕骨小頭に占める病巣部の面積が10%未満になると骨癒合が得られた(完全修復及び不完全修復)として、徐々に競技復帰させた。競技中止期間から競技完全復帰までの期間までも理学療法士によりストレッチや筋力バランストレーニング、投球フォームチェックによる改善などのメディカルリハビリからアスレティックリハビリを行った。またすべての症例に対してLIPUS(低出力超音波パルス)を推奨してできるだけ回数を多く行うように推奨した 7 。
Materials
初診時単純X線像による岩瀬の分類 8)で、透亮期5例、分離期前期9例、分離期後期6例。予め遊離期や腕橈関節の適合性不良や橈骨頭の近位化や前方亜脱臼や肥大など関節症変化を伴った症例は適応から除外した。
上腕骨小頭の骨端線閉鎖前の症例は13例、閉鎖後の症例は7例であった。
画像のフォローはX線画像かCT画像で行った。
CT画像により最終的に骨癒合が得られ完全修復したものを「Excellent」、骨癒合は得られたが関節面のずれが残るものの不完全修復したものを「Good」、骨癒合は部分的に認められるが病変が不安定なものを「Fair」、全く骨癒合が得られないものを「Poor」とし、「Excellent」と「Good」を修復ありとした。病巣占拠率は冠状面の中で一番大きく病巣が写っている画像を選び、その画像での小頭の面積に対する病巣の面積の比率とした。(病巣占拠率=病巣の面積÷小頭の面積)
なお骨癒合が得られた指標は病巣の小頭に対する占拠率が10%未満となったものとした。
正常な修復過程
左から照射前 2か月後 4か月後 6か月後のCT
修復が得られなかった症例
左から照射前 2か月後 4か月後のCT
病巣占拠率及び修復の指標
病巣占拠率=病巣の面積÷小頭の面積
病巣占拠率は冠状面の画像の中で一番病巣が大きく写っている画像を選び、その画像での小頭の面積に対する病巣の面積の比率とした。
骨癒合が得られた指標は小頭の病巣占拠率が10%未満となったものとした。
成績に影響すると予想された因子は以下の8つである
- 病変の安定性:X線による岩瀬の病期分類 8)、CTによる評価 9)、一部MRIによる評価 10)
- 上腕骨小頭の骨端線閉鎖の有無
- 病巣の占拠部位(中央型、外側型、広範囲型) 11)
- 病巣の大きさ:径や深さや面積及び病巣占拠率をCT画像により測定
- 治療期間や治療回数
- 罹病期間(発症からESWT開始までの期間):成績良好例 VS 成績不良例
- 治療に専念の有無
- LIPUS(低出力超音波パルス)の併用の有無 7)
これらの項目について結果をもとに検討した。統計学的検討はt検定を用い、危険率5%未満を有意とした。
結果及び考察
ESWTによる病変部の増悪例はなかった。また照射時に疼痛を訴える以外の有害事象を生じた症例はなかった。
臨床成績
Excellent 5例 Good7例 Fair8例 Poor0例 修復あり(Excellent及びGood)は20例中12例で修復率は60%であった。
病巣の大きさ
修復ありの症例の病巣の大きさは、ESWT前の平均で0.74㎠(病巣の占拠率32.5%)→ESWT後の平均で0.05㎠(病巣の占拠率2.5%)であった。改善率は93.2%(0.74㎠→0.05㎠)と病巣の大きさはESWT前に比べてESWT後に有意に縮小していた。
1病変の安定性
岩瀬のX線病期分類では、透亮期の5例全て、分離期前期の9例中6例、分離期後期でも6例中1例で修復ありであった。また岩瀬のX線分類では検者間に差が存在するということなので、CTでの分類も行った 12)。西中らのCT所見による不安定性分類 8)では、Type1の2例中2例、Type2の13例中7例、Type3の3例中1例で修復ありであった。(2例はESWT前にMRIはしているがCTをしていない症例で不明とした)CTフォローにおいて、成績不良8例は、Type3aかType3bであったか或いは途中でType3aかType3bに移行したものであった。一方、成績良好な症例のほとんどが、Type1かType2であったが、Type3が1例あり、途中からType2に移行して不完全ながら修復が得られた。
照射前の安定性が成績に影響すると考えられたが、ESWT前のCTからはTypeが変化してくるので、照射前のCTだけでは適応を決めるのは難しいと判断した。
ESWT前にMRIを行った症例があったが、MRI所見で関節軟骨面の不整像や、T2強調像における関節面における関節面から軟骨下骨に連続するliner T2 high(high signal interface)などは、不安定性を示す所見であるといわれているが 12)、それらの所見があっても修復が得られた症例があった。修復が得られたすべての症例にBML(Bone marrow lesion:骨髄異常病変)を認めた。
照射前に不安定性のある症例でも、照射していると安定性が得られた症例があった。岩瀬のX線分類の分離後期やCT分類のType3の症例といった病変の不安定性のある症例でも、照射を続けると修復が期待できる症例があると考えられた。これらにより保存的療法の適応とは異なりより広い適応があるのではないかと考察された。
1例でType3からType4に移行して、病巣の骨癒合は得られなかったが、母床の改善が認められ、ロッキングを起こさず競技復帰することができ高校3年生の最後の試合が終わってから手術を行った。当初、骨軟骨移植を予想していたが、母床の改善が得られていたので、骨片摘出と病巣掻把のみの縮小手術となった。つまり、病巣を縮小させる目的だけでもESWTをする意味はあると考えられた。
2上腕骨小頭の骨端線閉鎖の有無
上腕骨小頭の骨端線の閉鎖前の13例中10例で修復が得られ、骨端線閉鎖後の7例中2例でも修復が得られた。(いずれも歴年齢は16歳)
骨端線閉鎖後でもESWTによる修復が期待できると思われた。西須らは患部への照射により、仮骨形成、骨皮質の肥厚などESWTが内軟骨性骨化と膜性骨化の両者を促進させることができるといっており 13)、ESWTは骨端線閉鎖の有無に関係なく骨形成を促進させるメカニズムを誘導するのではないかと考えられた。
3病巣の形態及び占拠部位
中央型の12例中9例、外側型の2例中0例、広範囲型の6例中3例で修復が得られた。広範囲型の症例でも修復率が50%であった。
外側型の症例が少なかったためか、今回の結果では病巣の形態は成績に関与はなかった。
4ESWT前の病巣の大きさ
CT画像による病巣の径、深さ、面積を分析した。
径は良好例では平均1.38cm、不良例では平均1.39cmであった。
深さは良好例で平均0.85cm、不良例で平均0.98cmであった。面積は良好例で平均0.74㎠不良例で0.86㎠であった。両者において平均の径はほとんど変わらず、成績不良例の方が成績良好例に比べて、平均の深さが深く、面積が大きい傾向にあった。
例外的に、Type3→Type4に悪化した症例では骨癒合は得られなかったが、病巣の大きさが1.38㎠→0.11㎠に縮小していた。
5成績良好例の検討:
ESWT開始から復帰までの期間や
治療回数の分析
ESWT開始から復帰までの期間は全体で5.3か月、透亮期平均5.0か月、分離前期平均5.8か月、分離後期8か月であった。
復帰までのESWTの回数は全体の平均で7.5回、透亮期平均6.4回、分離前期平均8.3回、分離後期9回であった。
不安定性の強い症例のほうが、回数や復帰までの期間を要する傾向があった。
また病巣の径や面積が平均より大きい症例の回数や復帰までの期間はそれぞれ9.4回と8.8か月であり、全体の平均の7.5回や5.3か月に比べて多い傾向があった。一方平均より小さい症例の回数や期間は5.3回と4.0か月と少ない傾向にあった。
病巣の形態が広範囲型の症例で修復が得られた3例の平均の回数は11.0回で復帰までの期間は9.3か月で平均の7.5回や5.3か月に比べて多い傾向にあった。
これらの結果は病巣の深さや大きさや病巣の形態が骨癒合の成績に影響を与えるわけではなく、ESWTの回数や復帰までの期間に影響を与える可能性の因子であると考えられた。ただ、期間や回数が多くかかると金銭的にも精神的にもきつくなってくるので、ドロップアウトの可能性や治療に専念できない可能性が高くなるので、あらかじめ病巣が不安定にならないような指示をして、期間がかかる説明をしておく必要があると考えられた。
早期に回復した症例:修復が得られた12例のうち、透亮期3例、分離期前期3例の6例が5か月以内(最短で4か月)で修復が得られ従来の自然経過を見る諸家の報告による保存的療法の期間である6か月以上かかるという期間よりも早期に競技に復帰することができ、安定性が得られさえすれば従来の保存的療法よりも早期に復帰することが期待できる。
6罹病期間
(発症からESWT開始までの期間):
成績良好例 VS 成績不良例
成績良好例の罹病期間は平均5.2か月で成績不良例の罹病期間は平均7.3か月と罹病期間が短ければ成績が良かった。発症当初から治療に取り組む方が成績良好であることが予想された。
7治療に専念の有無
成績良好の12例中8例は治療に専念できた。成績不良の8例中3例は何らかの社会的理由で治療に専念できなかった。
分離期前期でしかも骨端線閉鎖前であるにも関わらず修復が得られなかった症例の多くはやはり途中で試合に出場したりして治療に専念できなかった。一方、治療に専念したにもかかわらず修復が得られなかった症例もあれば、途中で試合に出たりして治療に専念できなかった症例でも成績良好であった症例もあったので、必ずしも治療に専念できれば骨癒合が得られるというわけではなかった。実際のところ治療に専念できているかどうかの判断は本人の訴え以外の情報がないので判別困難であった。印象になるが、分離期やType2やType3といった不安定性の強い一番安静にしなくてはならない時期に治療に専念できなかった症例の成績が不良であった。
8LIPUS(低出力超音波パルス)の
併用の有無
当院では治癒を早期に確実に目指すという趣旨から、基本的に全症例に対してLIPUSを推奨した。特にESWT治療直後はその効果を増幅させる意味で推奨した。ただし、すべての症例で同様にLIPUSが確実に毎日行われていたかどうか或いは照射部位が適切であったか、LIPUSが治癒向上に効果を発揮したかどうかは不明であった。
表)修復有りと修復無しの背景及び成績に影響すると思われた因子
| 修復有り | 修復無し | p value | |
|---|---|---|---|
| n | 12 | 8 | |
| 年齢(歳) | 13.6 | 13.0 | 0.384 |
| 性 男/女 | 9/3 | 8/0 | |
| 透亮期/分離前期/分離後期 | 5/6/1 | 0/3/5 | |
| 骨端線閉鎖前/閉鎖後 | 10/2 | 3/5 | |
| 中央型/外側型/広範囲型 | 9/0/3 | 3/2/3 | |
| 罹病期間 か月 | 5.2 | 7.3 | 0.478 |
| 病巣の大きさ cm2 | 0.75 | 0.87 | 0.477 |
| ESWT回数 回 | 7.3 | 9.3 | 0.158 |
| ESWT治療期間 か月 | 5.7 | 6.8 | 0.506 |
代表症例
代表症例
症例1:12歳男性、野球 骨端線閉鎖前 CTでType2→Type2→成績良好
症例2:16歳男性 野球 骨端線閉鎖後でも CTでType3b→Type2→成績良好
症例3:13歳男性 野球 骨端線閉鎖後 CTでType2→Type3a→成績不良
症例4:16歳男性 野球 骨端線閉鎖後 CTでType3→Type4→成績不良
分離期後期でも修復した画像
12歳 男性 野球
骨端線閉鎖前
岩瀬のX線分類で分離期後期 広範囲型
8か月間に9回のESWT
CT画像変化
左から順に照射前 4か月後 8か月後 12か月後 不完全ながら修復が得られた
13歳男性 野球
分離前期 中央型 骨端線閉鎖前
4か月間に7回のESWT
左から順に 照射前 2か月後 4か月後 6か月後のCT画像
4か月後病巣占拠率が10%未満となり徐々に競技復帰を許可した
6か月後のCTでは完全修復していた
考察
肘OCDの保存的療法の過去の報告によれば、松浦らは自然修復には初期で平均14.9か月、進行期で平均12.3か月を要したと報告した4)。一方LIPUS治療での完全修復期間は平均8.0~11.8か月であったとされている。これらはX線像での分析の結果である。光井らはLIPUSの治療効果をCTで分析して画像修復期間は、LIPUS群で平均4.5か月、non-LIPUS群で平均6.8か月であったとほかの報告より短く思われるが、その修復の判定基準が小頭に対する病巣の占拠率を20%以下としたことが短くなった要因と考えられたので参考の期間ではないと判断した7)。因みに我々は、病巣占拠率を20%ではなく、10%以下と厳しい目にした。その理由はESWT治療で病巣占拠率が20%未満となった症例を復帰させたところ、悪化させてしまった症例が2例ほどあったからである。10%以下と厳しい目にしてからは今のところ復帰後悪化した症例は認められていない。今回の我々の結果では、ESWT開始から修復に要した復帰までの期間は全体で5.3か月、透亮期平均5.0か月、分離前期平均5.8か月、分離後期8か月であった。それは透亮期や分離期前期であれば、自然修復例にかかる期間よりも圧倒的に期間が短い。つまりESWTで修復が得られた症例はほとんどの症例で半年もかからない期間で骨癒合が得られ競技に復帰している。従来は保存療法の中心は投球中止を主体とした局所安静だが、諸家の報告でも修復までに1年以上を要することが多かった。14)それを考えれば半年我慢すれば復帰できると思えば選手や親御さんの精神的苦痛がかなり軽減させることができるのではと思われた。また諸家の報告では自然修復による保存的療法の復帰までの期間では、透亮像の方が分離期よりも多くかかる報告であったが、今回の結果ではわずかではあるが透亮期が5.0か月、分離期前期が5.8か月と透亮期の方が復帰までの期間が短かった。また発症からESWTを行うまでの罹病期間が成績良好な症例の方が短かった。これらの結果は伊藤らの発症からESWT施行までが長いと修復が不十分である傾向があるとする報告と一致していた6)。ESWTに取り組むのであればできるだけ早期に取り組むことを推奨したい。
一方で光井らはLIPUSを行った症例でもCT画像で修復が得られず、51例中29例(56.9%)が手術に至っていると報告した7)。つまり臨床成績では43%がLIPUSによる修復率ということになる。我々が行ったESWTの床成績は20例中12例が成績良好で修復率が60%と高値であった。これらは、適応に遊離期を除外していたこともあるが、それ以上にESWTの効果が思った以上に良いと判断できる成績である。しかも成績不良例の中でType2であったにもかかわらずType3に移行して骨癒合が得られなかった症例は、治療に専念せず途中で治療をやめたり、我慢できず復帰したり、社会的理由で復帰せざるを得なかった症例である。とすれば、症例を選んで不安定性の残る重要な時期に治療に専念すればもっと修復率は上がることが期待できると考えられる。
照射の方法も成績に影響を与えると考えられたが、技術的なことなので成績に影響を与える因子として今回は項目には入れなかった。当院では全例で照射に使うスタンドオフは15mmのものを使用して、固定用アームは利用せず全例フリーハンドで行った。また病巣の確認はできるだけ正確に行うようにした。MRIやCTで立体的な画像で病巣の広がりや骨癒合が得られていない部位を確認して重点的に照射するようにした。特に画像フォローの結果により修復が得られていない部位を照射するように努めた。照射中も、画像を参考に被検者にできるだけ痛みを訴える部位を中心に照射して、痛みが減衰すればその部位の照射は「耕された部位」としてその部位の照射はやめてその周りを照射していくといったことを照射中繰り返した。そしてできるだけ多方向から全体に照射する様に努めた。
松浦らは上腕骨小頭の栄養血管は小頭骨端の後方から進入し、橈骨尺骨間から近位に向けて反回している骨間反回動脈の枝で、エコーでのドップラー検査により骨端線閉鎖前の方が、骨端線閉鎖後よりも血流量が多く、また保存的療法により修復が得られた症例のほうが修復の得られなかった症例よりも同血管の血流量が多かったと報告している15)。彼は栄養血管の血流量は病巣修復を決定する因子と結論づけているが、推測にはなるがESWTを病巣の周囲全体から照射したことによって、栄養血管の周囲に新生血管ができ血流量が増加したのではないかと考えられる。国際衝撃波学会の取りまとめによる経験による修復が期待できる疾患の中に、心筋の虚血性疾患というものがある1)。また西田らはヒト培養血管内皮細胞(HUVEC)に衝撃波をあてると、VEGFなどの種々の血管増殖因子の発現が亢進することを報告している16)。その報告では虚血領域の心筋に衝撃波を照射すると、組織中のVEGF発現の亢進だけではなく、毛細血管数の増加、心筋血流の改善、心機能の改善が認められたと報告している。また畑中らはこの効果は細胞膜に存在しているcaveolinやβ1-integrinといった圧感知を担う分子を介して血管新生を促していることを報告した17)。これらの報告はESWTが骨や軟骨内の、血管や神経にも作用して新生血管を増加させ骨内の血流量を増加させて修復を向上させていることが予想される。一方芹沢らはラット尾にリンパ浮腫を作成し、正常部との境界に衝撃波を照射すると、リンパ管新生が促進され、リンパ浮腫の改善が認められたと報告している。これらは正常部分と病巣部分の境界に照射すればより効果が上がる手法であると考えられる報告である。今後、それらの手技やエビデンスをしっかり離断性骨軟骨炎や骨壊死の病巣部分においても証明することができれば、治療効率が上がりもっと成績は向上するのではとESWTはOCDの治療において大きな期待ができる治療法になりえると思われた。
また今後、CT撮影は放射線被ばくの機会を少なくする意味で少なくしなくてはならないので、整形外科医の聴診器といわれる超音波検査の技術を向上させて、超音波検査では位置確認だけではなく、病巣の安定性の評価やドップラーにより栄養血管の血流量を測るなど多くの目的で使用するようにすべきであると考えられた。
岩瀬のX線分類の分離期後期やCT分類のType3などの不安定性が認められた症例であっても、ESWT照射により骨癒合が得られ、成績良好な症例があった。MRI所見で関節軟骨面の不整像やT2強調像における関節面における関節面から軟骨下骨に連続するliner T2 high(high signal interface)などが不安定性を示す所見であるといわれているが、それらの所見があっても修復が得られた症例があった12)。また、骨端線閉鎖後でも修復が得られ成績良好な症例があった。これらの結果は照射前に不安定性のある症例でも、照射していると安定性が得られる症例があると考察される。これらの結果はESWTの適応は従来の保存的療法の適応よりも広いと考察される。今後どのような症例にどういうテクニックで照射すれば安定性が得られるかを検証していきたい。
画像フォローについての考察であるが、より正確な骨癒合の状況を確認するためにはすべての症例により骨癒合に関しての情報量の多いCT画像フォローを定期的に行うことができればよいが、検査頻度の問題として放射線被爆の問題があり、MRIやエコーでの安定性の評価を交えながら骨癒合が得られたと予想された最終的な確認の目的でCTをすることが望ましいのではないかと思われた。ちなみに当院ではCT撮影時には体全体が入るのではなく肘だけ照射できるよう上肢だけCT内に入るようにしており、肘に関する被ばく線量は平均で2~3mGy(ミリグレイ)であり、CTの正当化と最適化を常に意識して撮影した。ただし今後できるだけCT撮影を少なくしたい。
今回はある程度画像所見で不安定性のある病変でも、照射を続けていけば安定化が得られ、骨癒合が得られ成績良好な症例を認めた。従来の骨端線閉鎖後であっても修復が得られた症例を認めた。これらの結果は、従来の保存的療法の適応の限界を超えた結果といえる。しかしながら、どういった症例がESWTの適応であるかどうかがはっきり示されたわけではない。修復が得られた5例のESWT前のMRI画像での共通所見で病巣周囲の骨髄病変(BML:Bone Marrow lesion)を認めた。ESWTの効果の一つに新生血管の増加というものがある。BMLは早期膝OAのMRI所見(WORMS)の一つであり、BMLの存在は早期の骨壊死の所見でもあり、まだ改善可能な所見であるとともにISMSTの指針によれば、経験的な治療対象となっている所見でもある。肘のOCDにおいてもBMLが存在する症例は治癒ポテンシャルを持っていて修復の可能性があるのではないかと考えられた。いずれにしても、ESWTの適応は血流が得られている部位は可能性があると考えられる。壊死になる前に血流が得られるようにすれば時間はかかるが骨癒合が期待できるのではないかと考えられた。
MRI所見 liner T2 high
(high signal interface)
MRI所見 BML
(Bone Marrow Lesion)
結論
今回の対象症例において、ESWTにより透亮期全例と分離期前期の特に骨端線閉鎖前の多くで修復が見られ、また分離期後期や骨端線閉鎖後でも修復した症例があった。以上から肘OCD病巣の早期の修復を促し、手術治療回避またはより小侵襲な治療法への誘導に寄与する可能性がある。
文献
1)ISMST Consensus Statement on ESWT Indications and Contraindications Naples, Italy, October 12th, 2016
2)Heidersdorf S ほか Osteochondritis dissecans in Musculoskeletal Shockwave Therapy Greenwich Medical Ltd.,ISBN 1-84110-058-7,pp255-261 2000
3)R Lyon,XC Lou ほか Effects of extracorporeal pulse activation on in-vitro lipopolysaccharides-treated chondrocytes 2014
4)松浦哲也 肘離断性骨軟骨炎に対する体外衝撃波治療 日本臨床スポーツ医学会誌:Vol.28 No.4, 2020
5)坂井周一郎ら 投球に伴う上腕骨離断性骨軟骨炎に対する収束型体外衝撃波の治療経験 日本臨床スポーツ医学会誌:Vol.27No.4, 2019
6)伊藤岳史 岩堀裕介ほか 上腕骨小頭離断性骨軟骨炎に対する収束型体外衝撃波治療の効果、JOSKAS Vol45: 288~289, 2020
7)光井康博ほか 上腕骨小頭離断性骨軟骨炎に対する保存療法―LIPUSとの比較―日本肘関節学会雑誌22(2)2015
9)西中直也 筒井廣明 ほか CT所見による上腕骨離断性骨軟骨炎の不安定性分類の試み 日本肘関節学会雑誌22(2)2015
12)大澤一誉 西中直也 ほか 上腕骨離断性骨軟骨炎の単純X線(岩瀬)分類における検者間の検討 日本肘関節学会雑誌24(2)2017
13)西須孝 守谷秀繁 ほか 体外衝撃波による長官骨過成長の誘導と骨端線閉鎖 成長期家兎大腿骨における動物実験 骨・関節・靭帯1995;8: 371-380
15)松浦哲也 肘離断性骨軟骨炎は小頭栄養血管の血流障害によって生じるのか?科学研究費助成事業研究成果報告書 課題番号:21591947 2012
8)岩瀬毅信ほか 上腕骨小頭骨軟骨障害 整形外科MOOK54、金原出版、東京、26-44, 1988
11)Takahara M, et al Classification, treatment, and outcome of osteochondritis dissecans of the humeral capitellum. J Bone Joint Surg Am 89: 1205-1214, 2007
12)LB, et al: MR imaging findings and MR criteria for instability in osteochondritis dissecans of the elbow in children. Eur J Radiol 81: 1306-1310, 2012
14)Matysuura T, et al: Conservative treatment for osteochondrosis of humeral capitellum. Am J Sports Med 36; 868-872, 2008
16)Nishida T,et al: Extracorporeal cardiac shock wave therapy markedly ameliorates ischemia-induced myocardial dysfunction in pigs in vivo. Cieculation. 110: 3051-61, 2004.
17)Hatanaka K, et al: Molecular mechanisms of the angiogenic effects of low-energy shock wave: roles of mechanotransduction. Am J Physiol Cell Physiol. 2016;311(3);c378-85.
18)Serizawa F, et al: Extracorporeal shock wave therapy induces therapeutic lymphagiogenesis in a rat model of secondary lymphedema. Eur J Vasc Endovasc Surg. 42: 254-260.2011.
腰痛症に対する体外衝撃波や拡散型圧力波や高電磁波誘導器SIS
対象疾患
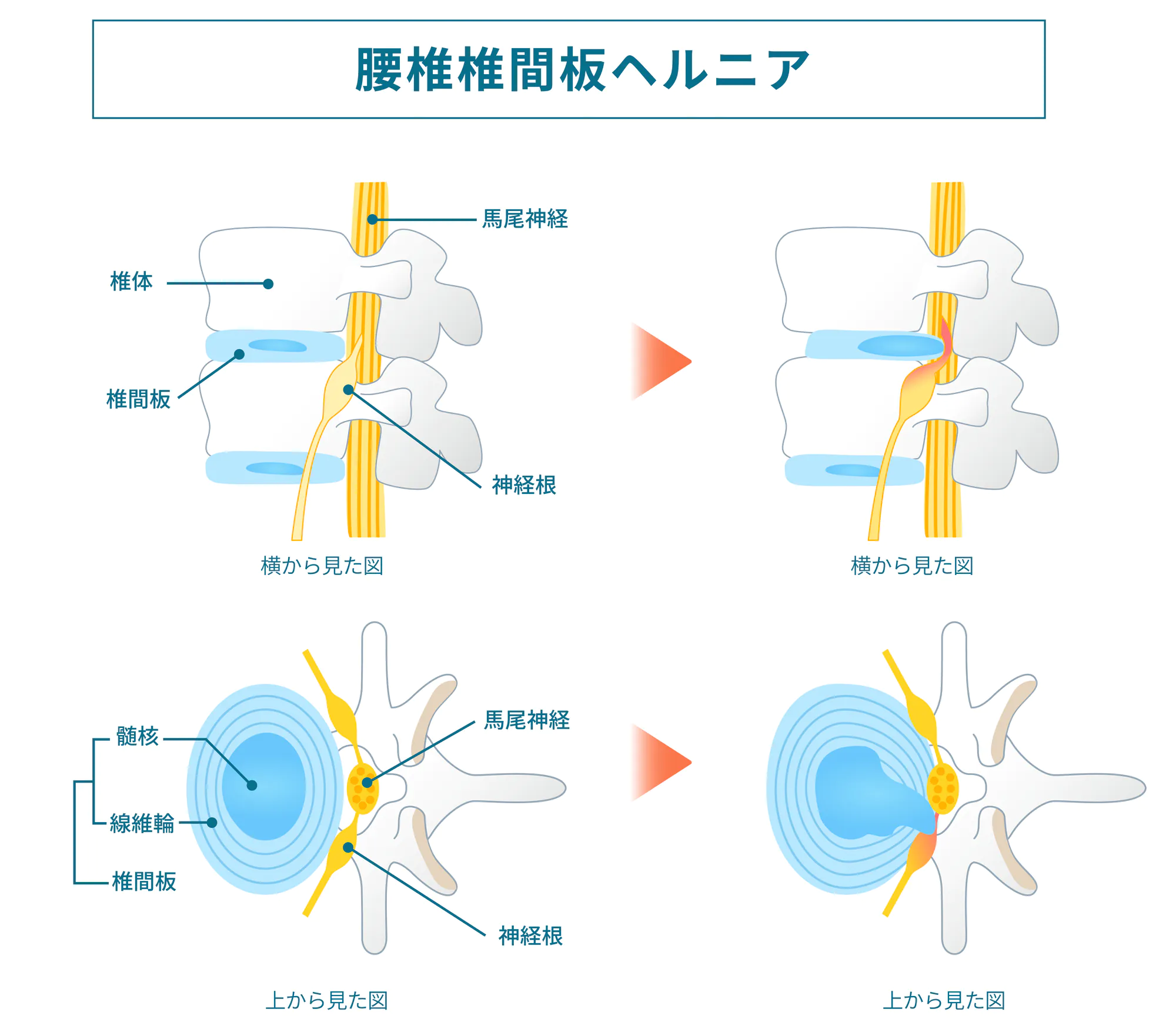
・腰椎椎間板ヘルニアや腰部脊柱管狭窄症に伴うmodic 変性(椎体の骨髄異常病変BML)
・腰椎椎間板症に伴う高輝度領域(high intensity zone : HIZ)
・腰椎椎間関節症 後ろに反らしたときの痛み
・仙腸関節症 ぎっくり腰の原因の一つ
・腰椎分離症(初期から終末期)や腰椎疲労骨折
概要
一般の方或いはスポーツ選手の腰痛の原因には、さまざまな病態が関与している。大きく3つから4つに分けられる。
①腸腰筋や大腿筋膜張筋や腰方形筋、殿筋などの筋肉由来の痛み(筋筋膜性腰痛)
②椎間板由来の痛み(椎間板性)
③椎間関節や仙腸関節などの関節由来の痛み
④腰椎分離症(疲労骨折)など分離部分の痛み
当院での治療方法
 ①に対しては理学療法で筋緊張を改善させたり、体幹筋を強化することで改善されることが多いですが、慢性的な筋緊張が続いている場合 実際なかなか理学療法だけでは改善しないことが多いため,その様な時に使用する物理療法が拡散型圧力波や高電磁波誘導器SISです。SISで筋肉に直接作用させて筋収縮を誘導したり、筋肉の柔軟性を拡散型圧力波で改善させることができます。その結果緊張して硬くなった筋肉が容易にほぐれます。
①に対しては理学療法で筋緊張を改善させたり、体幹筋を強化することで改善されることが多いですが、慢性的な筋緊張が続いている場合 実際なかなか理学療法だけでは改善しないことが多いため,その様な時に使用する物理療法が拡散型圧力波や高電磁波誘導器SISです。SISで筋肉に直接作用させて筋収縮を誘導したり、筋肉の柔軟性を拡散型圧力波で改善させることができます。その結果緊張して硬くなった筋肉が容易にほぐれます。
②に関して、MRIで椎間板ヘルニアや椎間板内にHIZといって痛みの原因の所見があれば その部位に直接体外衝撃波治療を行い 優れた疼痛改善効果が得られています 特に椎間板ヘルニアは3ヶ月もすれば縮小してくることがわかってきており、その3ヶ月間が過ぎれば一般的に痛みの改善も得られてきます。その3か月如何に対応するかが重要です。
③④に関して、関節の痛みや疲労骨折部分には体外衝撃波治療が他の部位でも有効であることが知られていますが、腰椎疾患に関しても例外ではありません。腰椎分離部分の痛みや椎間関節性の痛みや仙腸関節性の痛みには体外衝撃波治療が非常に有効です。
また腰痛症は様々な病態が重なり合っているいわゆる症候群であることが多く、リハビリだけでなく上記の物理療法機器を病態に合わせて重ねて行うことで、より早く確実にスポーツ復帰や日常生活復帰ができます。
当院では 絶対に手術をしたくない、ステロイドなど副作用などがある薬を利用するブロック注射などできるだけ受けたくはない、他の医療機関で治療するもなかなか改善しない方には、有害事象や副作用などがほとんどないリハビリと組み合わせたこれらの体外衝撃波治療や拡散型圧力波治療や高電磁波誘導器(岸和田本院のみ)を使用した当院のこれらの新しい治療の組み合わせを是非実感して下さい。当院で改善しない腰痛はどこへ行っても治りません!と言い切れるかもしれません!
症例供覧
症例1
病名:腰椎椎間板ヘルニア、腰椎分離すべり症
【医学的情報・理学療法評価】
46歳 男性 柔道
MRI:L4/5ヘルニアとHIZあり
疼痛:腰部~右臀部 前屈時痛あり 感覚障害:なし
ROM(右/左):股関節屈曲100/105、伸展5/10、内旋25/30、SLR70/75
【リハビリ施術内容】
理学療法①股関節屈曲、伸展可動域訓練②ブレーシング③ペルビックチルト④多裂筋エクササイズ
【臨床経過】
初回時の主訴としてはお風呂上がりや歩行時に疼痛あり、NRS8。
体外衝撃波治療は2回実施、その後はNRS5に改善。
症例2
病名:腰椎椎間板症
【医学的情報・理学療法評価】
58歳 女性 元保育士(去年退職し現在は主婦。母親の介護を行っている)
MRI:L5/S HIZあり
疼痛:腰部~左右臀部 前屈時痛、歩行時痛あり 感覚障害:なし
既往:両変形性股関節症に対して2024年9月10日に左、9月24日に右にAPS施行
ROM(右/左):股関節屈曲95/105、伸展-5/-10、内旋10/15
体外衝撃波治療:L5/S右から1回、左から2回
【リハビリ施術内容】①股関節屈曲、伸展可動域訓練②ブレーシング③骨盤後傾エクササイズ
【臨床経過】
初回実施前、歩行時にNRS10でより右側に疼痛が認められたため右側より照射。
NRS10→5に軽減(右側の疼痛はほぼなし。左に残存)
その後経過としては、右側腰部痛は主観的に気にならない程度をキープしている
その後体外衝撃波治療2回、左側より照射。直後は気にならない程度(NRS0~2)に改善が認められたが、経過としてはNRS2~5を推移している。
症例3
病名:腰椎椎間板ヘルニア
【医学的情報・理学療法評価】
14歳(中学2年生)男性 バレーボール選手(セッター)
MRI:L4/5とL5/Sヘルニア
疼痛:腰部、臀部 座位保持痛 感覚障害:左下肢にしびれあり(L5神経領域)
SLR50°(痺れ+)
→3回体外衝撃波治療(L4/5左から3回)実施後80°(痺れ消失)
【リハビリ施術内容】
①股関節屈曲、伸展可動域訓練(ハムストリング、多裂筋のタイトネスの改善)②腹圧向上エクササイズ(ブレーシングなど)
【臨床経過】
リハビリ初回から座位時の腰部痛と左下肢の痺れを認め、リハビリ開始。
FFD15cm 。SLR50°で痺れ。長母指屈筋筋力低下。L4.5領域での左下肢に痺れを認めたため体外衝撃波は左に実施。初回衝撃波後からSLRでの痺れと疼痛の改善が見られ、3回実施後は80°まで改善し、痺れと疼痛どちらも消失。座位時の腰と臀部の張り感は残存しているためリハビリではハムや多裂筋などのタイトネスの改善と腹圧のエクササイズなどを中心に実施している。
症例4
病名:腰部脊柱管狭窄症
【医学的情報】
73歳 男性 立ち仕事
MRI:腰椎のMRI:L4/5脊柱管狭窄症、L4/5の椎体にmodic change、L1/2 L2/3にもmodic changeを認める。
【理学療法評価】
右股関節外側~下腿外側、小趾にしびれ、右股関節外側(大転子周囲)疼痛の訴え
前屈P+ 後屈P+ 右回旋P+ 左回旋+P ケンプテスト+
SLR40°P+(しびれあり)ROM:右股関節屈曲110° 伸展5° 内旋20° 外旋20°
MMT:右股関節伸展3 体幹屈曲3
体外衝撃波治療(L4/5左から)とSIS並行して3回実施
【リハビリ施術内容】
股関節ROM 坐骨周囲リリース Hipリフト ドローイン CAT&DOG
【臨床経過】
初回実施時(1/20)NRS10→4 2回目実施時(2/4)NRS6→4 3回目実施時(2/18)NRS6→5
歩行、階段時の疼痛が減少。夜間痛が強く寝れない日が続いていたが寝れるようになった。
症例5
病名:腰椎椎間板症
【医学的情報】
65歳 女性 薬剤師 趣味:ゴルフ
MRI:L4/5椎間板ヘルニア、L4/5にHIZ
【理学療法評価】
左腰部~左下腿後面しびれ、左L4~S1疼痛の訴え 前屈P+ 疼痛はないがつっぱる 後屈P- 右左回旋P- ケンプテスト+ ROM:両股関節屈曲120° 伸展5
MMT:体幹屈曲3 股関節伸展3/3 外転3/3
体外衝撃波治療(L4/5左から)とSIS並行して3回実施
【リハビリ施術内容】
股関節ROM Hipリフト クラムシェル ヒップアブダクション ドローイン
CAT&DOG
【臨床経過】
初回実施前(2/5)NRS10 2回目実施前(2/18)NRS5 3回目実施前(3/14)NRS3
現在、左腰部~左下腿後面しびれ消失、左腰部伸張感消失
ゴルフ、日常生活制限されることがなくなった。
スポーツ障害に対する
体外衝撃波の症例
(画像変化)
実際の画像をお見せして、体外衝撃波の効果をご覧になってもらおうと思います。
離断性骨軟骨炎(肘、足関節、膝)
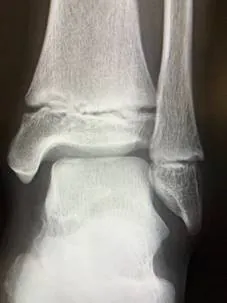
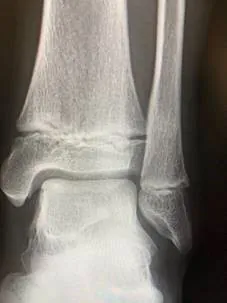
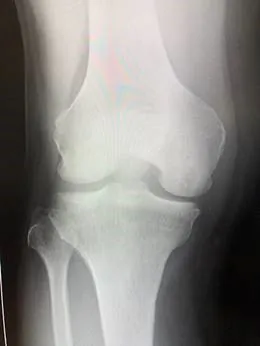
症例①上腕骨小頭離断性骨軟骨炎
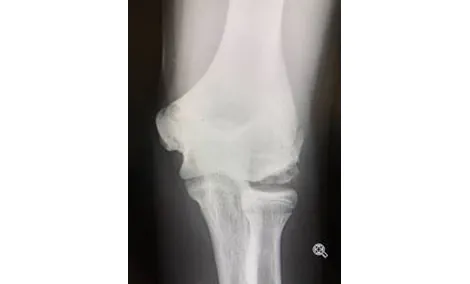 初診時XP 分離期
初診時XP 分離期
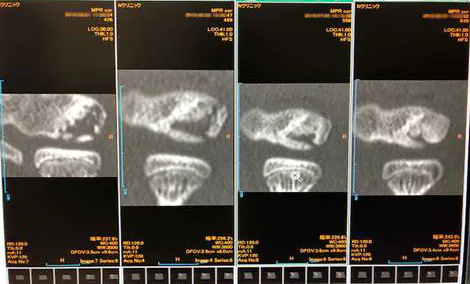 (左から)初診時CT 2か月後 4か月後 6か月後
(左から)初診時CT 2か月後 4か月後 6か月後
症例②足関節離断性骨軟骨炎
 SW前
SW前
 SW2か月後
SW2か月後
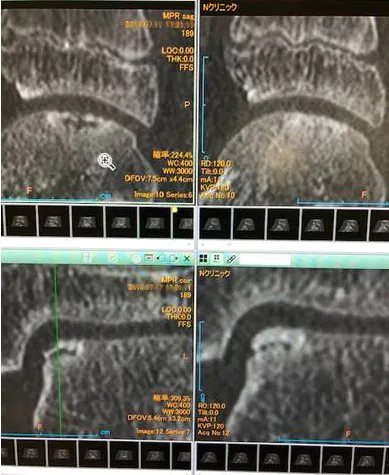 SW前(左) SW2か月後(右)
SW前(左) SW2か月後(右)
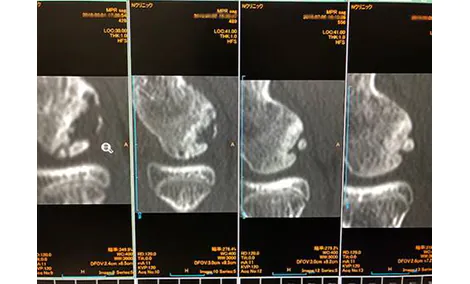
症例③左膝OCD
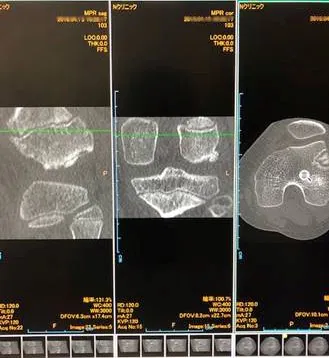 初診時CT
初診時CT
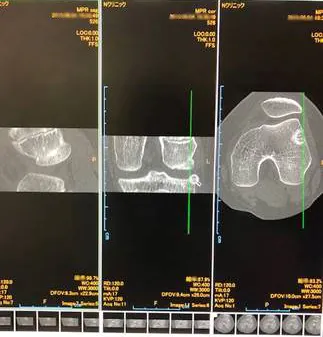 W6か月後CT
W6か月後CT
症例④膝骨壊死
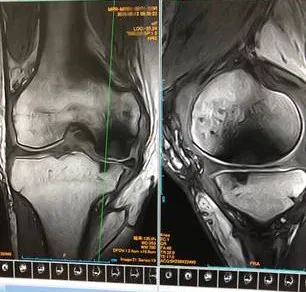 SW前初診時 MRI
SW前初診時 MRI
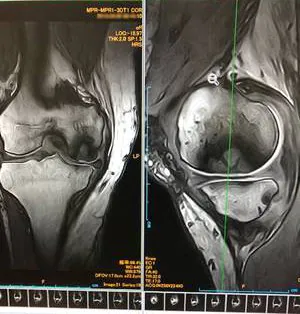
 SW3か月後 MRI
SW3か月後 MRI
症例⑤左脛骨疲労骨折
 SW前 初診時XP
SW前 初診時XP
 SW1か月後 XP
SW1か月後 XP
症例⑥尺骨疲労骨折
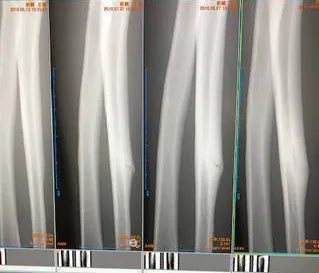 (左から)初診時 SW1回後 2回後 3回後
(左から)初診時 SW1回後 2回後 3回後
症例⑦右有鉤骨疲労骨折
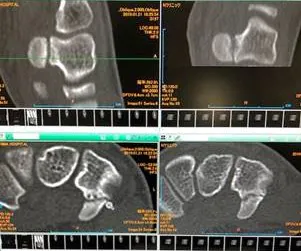 SW前CT(左) SW後6週後(右)
SW前CT(左) SW後6週後(右)
症例⑧野球肘内側障害
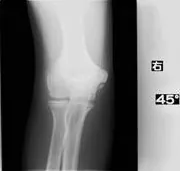 SW前 初診時
SW前 初診時
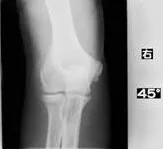 SW5回後
SW5回後
体外衝撃波の治療方法に警笛:照射における注意点
当院ではあらゆる部位にスポーツ選手だけではなく一般のスポーツ愛好家から高齢の方が好んで治療に来られていますが、、、
 体外衝撃波、特に集束型の体外衝撃波は、短期では除痛や鎮痛効果もあり、一方で組織修復作用があるという従来の鎮痛効果だけにフォーカスした治療とは全く一線を画した素晴らしい治療です。
体外衝撃波、特に集束型の体外衝撃波は、短期では除痛や鎮痛効果もあり、一方で組織修復作用があるという従来の鎮痛効果だけにフォーカスした治療とは全く一線を画した素晴らしい治療です。
但し 正しい治療方法を行わないと時には病態を悪化させてしまう可能性があるので、治療する立場からすれば十分留意する必要があると思っています。
治療を受ける側の選手や患者もそれらのことを十分に理解して頂きたいと思っています。
それは何かというと体外衝撃波の効果の除痛効果と組織修復作用には一定の時間差(タイムラグ)があるということです。
照射後からすぐに病的に増殖した神経の自由神経終末(いわゆるモヤモヤ血管と共に増殖するモヤモヤ神経)を破壊することができるので、患者や選手は痛みが消失して一瞬治ったと思うかもしれませんが、それは治ったのではなく、除痛が得られただけなのです。組織修復は照射後徐々に得られてくるものなので、その組織修復の途中で痛みが取れたからと言って、無理をしてしまうと当然 組織の修復過程の途中で病態を悪化させてしまうことがあります。そのことを十分に留意しなくてはなりません。
是非 照射する治療者側も十分注意していますが、照射を受ける側も受けた後の組織修復までにタイムラグがあることを理解して痛みが消失或いは改善されたからと言ってすぐに無理をするのではなく徐々に活動を上げていく様にしてください。またどうしても試合前などに痛みを取っておきたいということで照射希望の方には対応することがありますが、その場合は無理して試合に出ることで悪化させてしまう可能性があることを理解して試合後には十分な修復に必要な休息を取ることをお勧めします。
当院では、体外衝撃波の照射後に組織の修復を早めるために、骨であれば低出力超音波治療器、骨以外の軟部組織であれば、アキュスコープやマイオパルスやエレサスといった、修復電流を増強させる微弱電流機器の使用を勧めています。
治療を受ける側もしっかりと治療効果やその功罪を理解して頂き、対応して頂きたいと思っております。 とは言っても警戒するがためにこの素晴らしい治療機器を敬遠するのも少し違うと思います。是非正しい照射による正しい取り組み方を理解して痛みがない生活及び痛みがないスポーツ活動を応援させて頂きます。
また体外衝撃波を照射して正しい対応をしても症状の改善が得られない場合があります。或い衝撃波治療の限界ももちろんあります。その場合はより詳しい或いは再度、画像精査をして他の治療法の検討などを行いますので遠慮なくご相談してください。
皆様の快適な生活或いはスポーツ活動をお手伝いできれば幸いです。
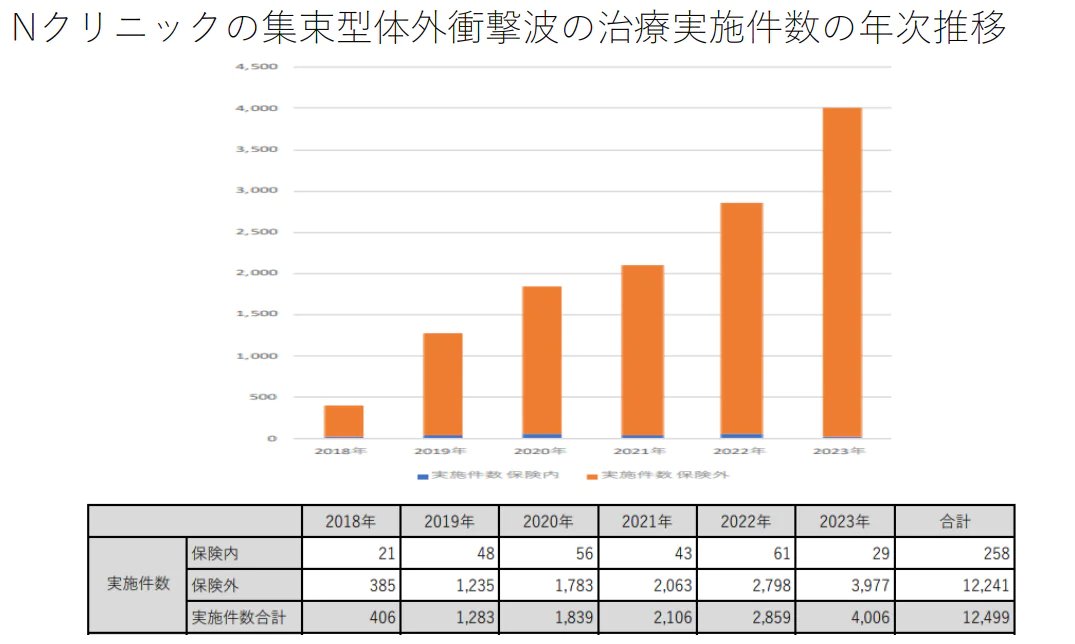
集束型体外衝撃波の治療実績
Nクリニックの集束型体外衝撃波の治療実施件数の年次推移
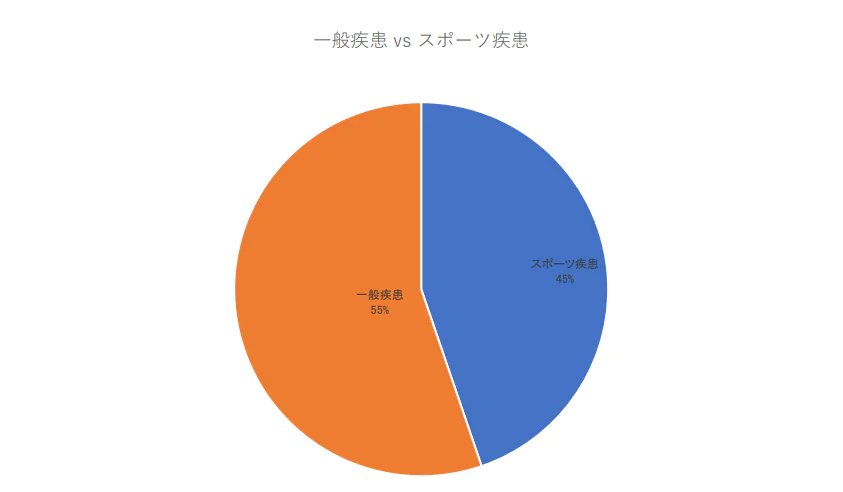
Focus ESWT 一般疾患vsスポーツ疾患
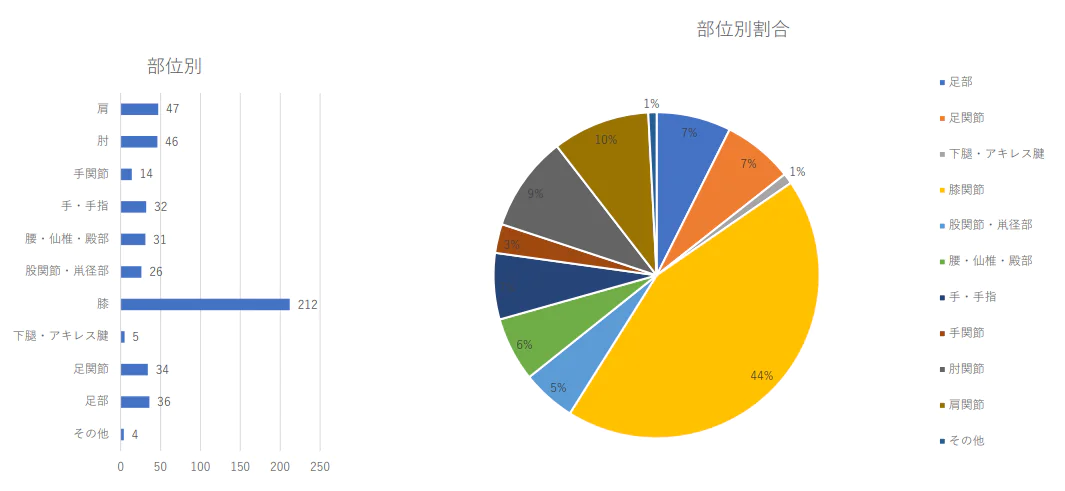
部位別治療件数2024年(1月から3月)及び割合
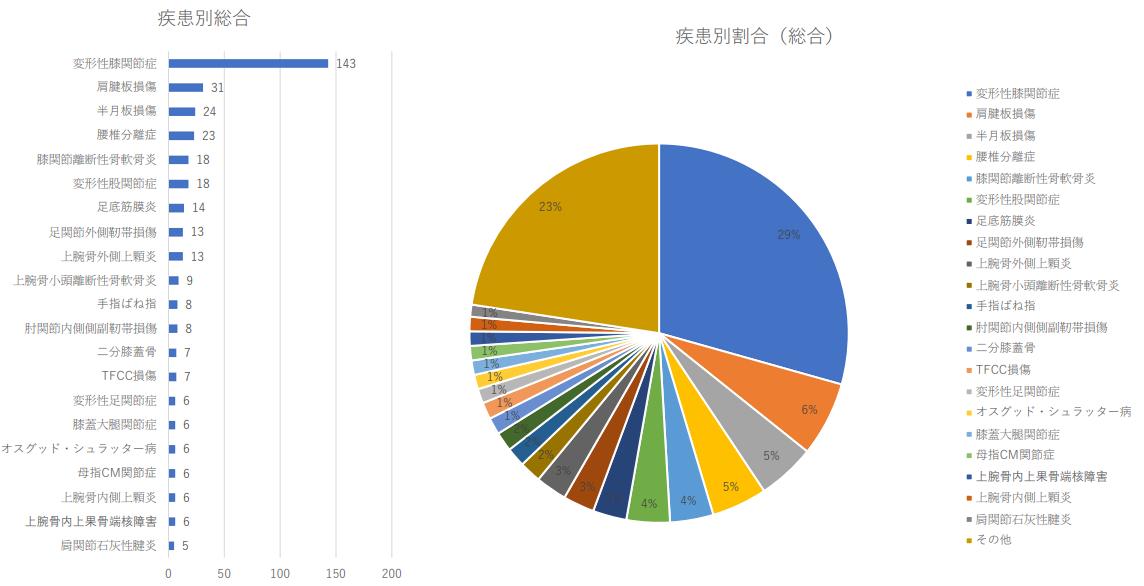
疾患別治療件数2024年(1月から3月)及び割合
肩関節の疾患別治療件数 2024年(1月から3月)及び割合

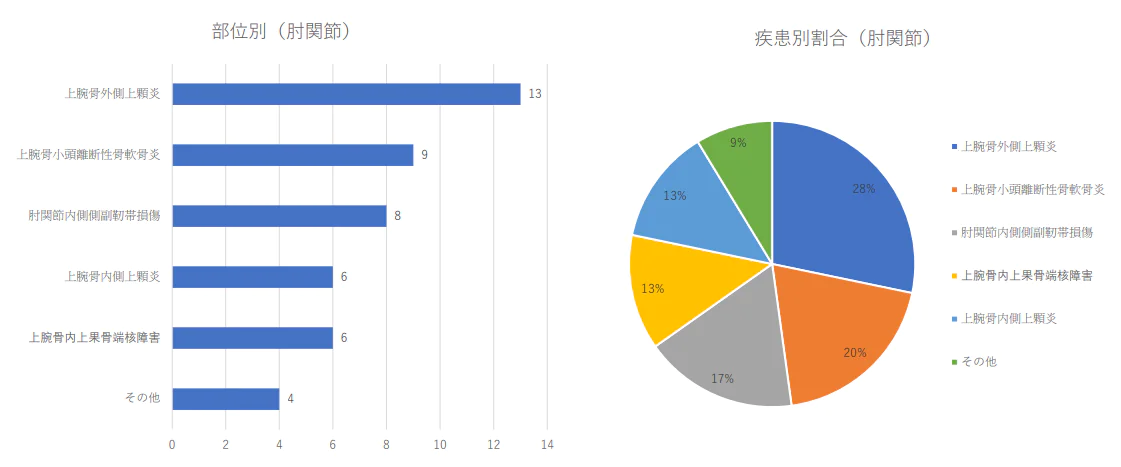
肘関節の疾患別治療件数 2024年(1月から3月)及び割合
手関節の疾患別治療件数 2024年(1月から3月)及び割合
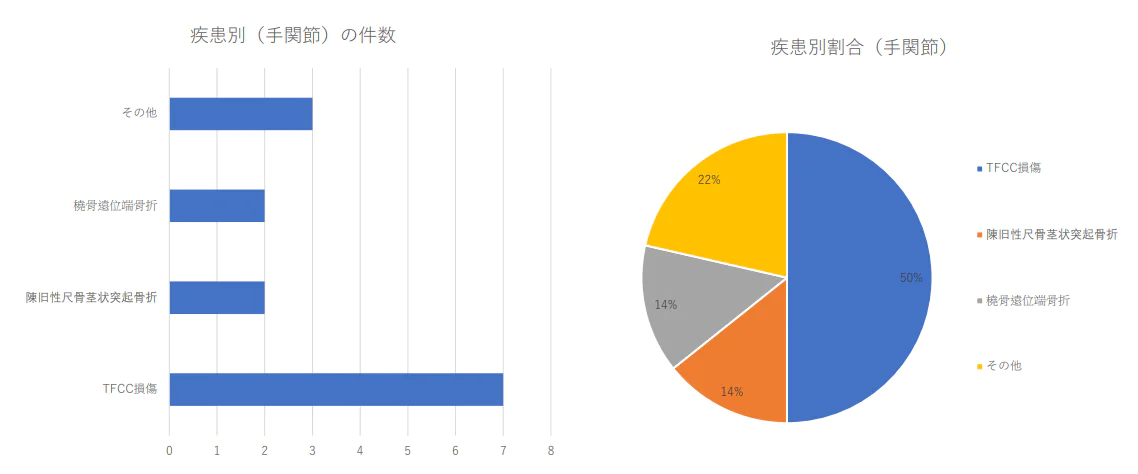
手・指の疾患別治療件数 2024年(1月から3月)及び割合

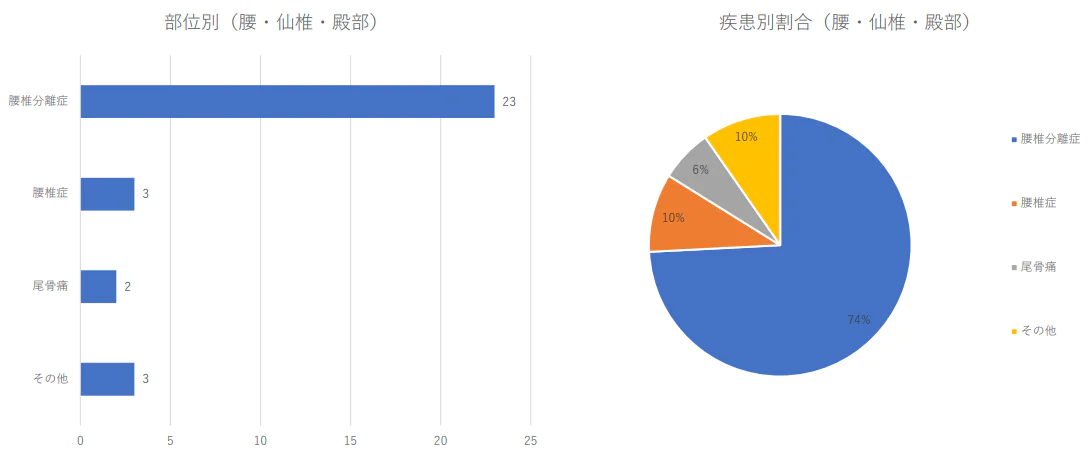
腰椎周囲の疾患別治療件数 2024年(1月から3月)及び割合
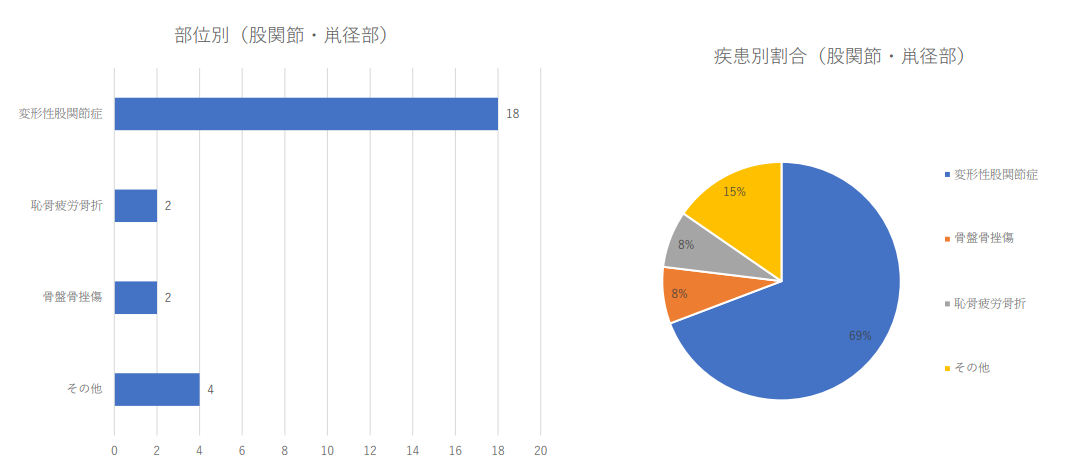
股関節周囲の疾患別治療件数 2024年(1月から3月)及び割合
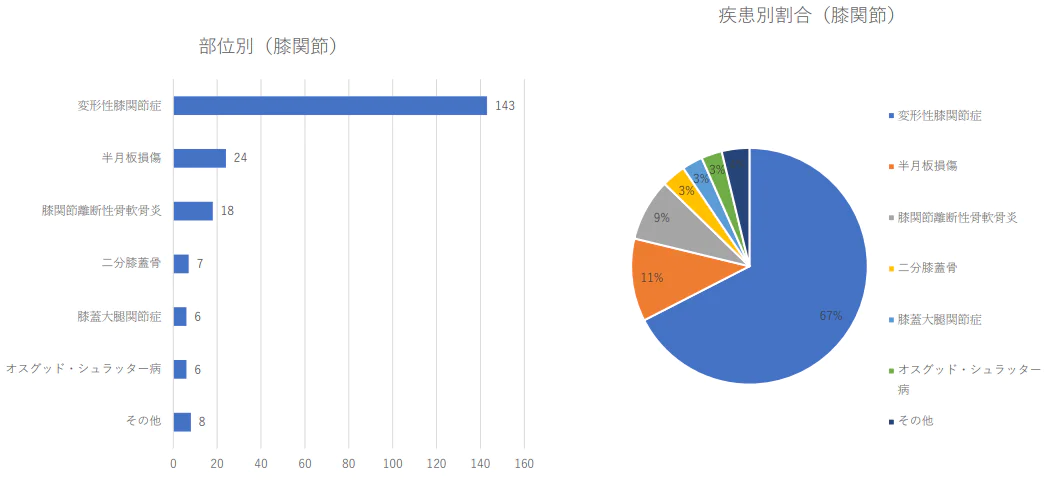
膝関節の疾患別治療件数 2024年(1月から3月)及び割合
下腿部の疾患別治療件数 2024年(1月から3月)及び割合
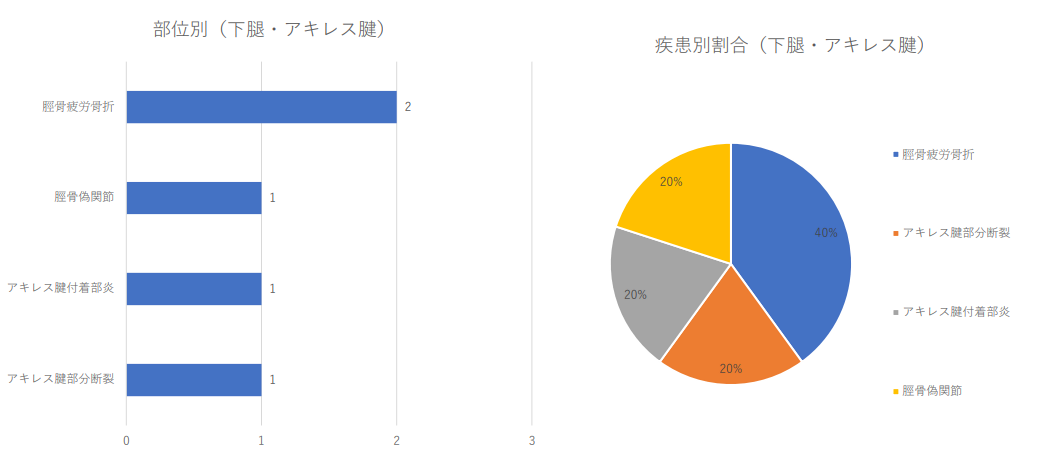
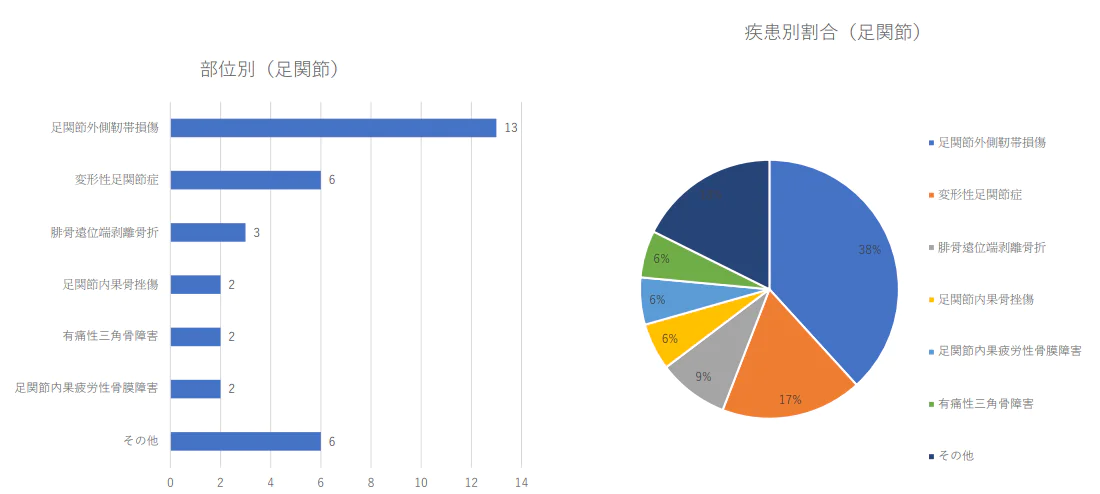
足関節の疾患別治療件数2024年(1月から3月)及び割合
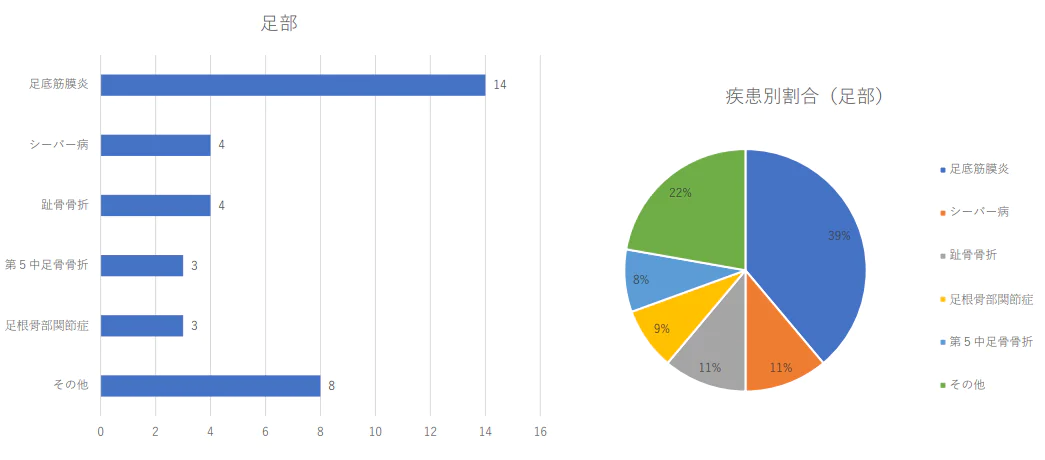
足部の疾患別治療件数 2024年(1月から3月)及び割合
分析
- 年度別では初年の2018年が約400件 2023年が約4000件と6年間で約10倍になった
- 一般整形の疾患とスポーツ整形疾患ではほぼ半々であるが、やや一般整形疾患の方が多かった
- 部位別では膝が圧倒的に多く、肩と肘が続いた
- • 疾患別では1位が変形性膝関節症、2位が腱板損傷、3位が半月 板損傷、4位が腰椎分離症、5位が膝の離断性骨軟骨炎、6位が 変形性股関節症、7位が足底筋膜炎、8位が足関節外側靱帯損傷、 9位が上腕骨小頭離断性骨軟骨炎と続いた
ご存じのように当院では保険適応外の治療として、体外衝撃波治療やPRP療法やAPS療法やMSC療法を行っております。特に体外衝撃波治療は今までの物理療法とは違って本当に効果的な治療だと思います。我々は世界基準で発表された適応疾患をもとに、それらの効果をじっくり時間をかけて実証してきた疾患を中心に適応疾患としています。またそれらの結果の一部を日本や海外の学会で発表したり国際ジャーナルに論文を投稿したりして認められています。世界的にはかなり広まっている治療で、当院が治療を始めたころから日本でも徐々に広まりつつある治療機器になっています。 ところが、我々はそのようにエビデンスや実績があるものを中心に治療を進めてはいますが、治療効果については決して100%改善するといった治療ではございません。説明では体外衝撃波治療は60%-80%の有効率とお話ししていますが、疾患や重症度或いは患者様自身の治癒能力によっても異なってきます。(もちろん保険適応の治療もそうですが。) 我々は治療に関しては保険適応の治療であるリハビリや投薬を主になっていますが、それでも改善しない場合はそれらの保険適応外の治療を勧めることがありますが、決して強制ではございません。あくまで任意の治療です。それらの治療を受けるかどうかは患者様自身が決めてください。 また治療効果に関しては、同じ疾患であっても、個人によっても違うし(治癒能力の違いなど)、その疾患の重症度や照射までの罹病期間(発症してから治療に取りかかるまでの期間)や照射回数や照射レベル、照射後の使用頻度によって当然治療効果は異なってきます。また、治療には照射する側の技術が必要な治療でもあり施術者の技術の違いによっても治療効果が異なることもあります。我々は 運動器体外衝撃波治療の認定を受けたスタッフのみが照射するようにしていますが、その中でも治療効果が低い疾患に関しては治療技術により治療効果が異なってくる場合もあります。 治療しても思うような効果の改善が得られない場合は、是非ドクターにお気軽にご相談ください。なんとか痛みをとって、修復を進めるように工夫して行きたいと思います。一方で、これは保存的療法では厳しいと思われたら手術を勧めることもありますが、その時はどうぞご容赦してください。どうぞご了承お願い申し上げます。
自費診療の治療効果について
ご存じのように当院では保険適応外の治療として、体外衝撃波治療やPRP療法やAPS療法やMSC療法を行っております。特に体外衝撃波治療は今までの物理療法とは違って本当に効果的な治療だと思います。我々は世界基準で発表された適応疾患をもとに、それらの効果をじっくり時間をかけて実証してきた疾患を中心に適応疾患としています。またそれらの結果の一部を日本や海外の学会で発表したり国際ジャーナルに論文を投稿したりして認められています。世界的にはかなり広まっている治療で、当院が治療を始めたころから日本でも徐々に広まりつつある治療機器になっています。
ところが、我々はそのようにエビデンスや実績があるものを中心に治療を進めてはいますが、治療効果については決して100%改善するといった治療ではございません。説明では体外衝撃波治療は60%-80%の有効率とお話ししていますが、疾患や重症度或いは患者様自身の治癒能力によっても異なってきます。(もちろん保険適応の治療もそうですが。)
我々は治療に関しては保険適応の治療であるリハビリや投薬を主になっていますが、それでも改善しない場合はそれらの保険適応外の治療を勧めることがありますが、決して強制ではございません。あくまで任意の治療です。それらの治療を受けるかどうかは患者様自身が決めてください。
また治療効果に関しては、同じ疾患であっても、個人によっても違うし(治癒能力の違いなど)、その疾患の重症度や照射までの罹病期間(発症してから治療に取りかかるまでの期間)や照射回数や照射レベル、照射後の使用頻度によって当然治療効果は異なってきます。また、治療には照射する側の技術が必要な治療でもあり施術者の技術の違いによっても治療効果が異なることもあります。我々は 運動器体外衝撃波治療の認定を受けたスタッフのみが照射するようにしていますが、その中でも治療効果が低い疾患に関しては治療技術により治療効果が異なってくる場合もあります。
治療しても思うような効果の改善が得られない場合は、是非ドクターにお気軽にご相談ください。なんとか痛みをとって、修復を進めるように工夫して行きたいと思います。一方で、これは保存的療法では厳しいと思われたら手術を勧めることもありますが、その時はどうぞご容赦してください。どうぞご了承お願い申し上げます。










